Le “délit statistique” des médecins
En pleine tourmente politique, un vote au Sénat fait basculer la médecine française dans une nouvelle ère : celle du pilotage statistique des prescriptions. Sous couvert de “lutte contre la fraude sociale”, les sénateurs ont adopté l’article 17 du projet de loi antifraude, qui rend la “Mise Sous Objectif” (MSO) obligatoire pour les médecins jugés “trop prescripteurs” d’arrêts de travail.
Concrètement, cela veut dire que si un médecin prescrit plus d’arrêts maladie que la moyenne régionale, il pourra être “mis sous objectif”, c’est-à-dire sommé de réduire ses prescriptions à un seuil défini par l’Assurance maladie.
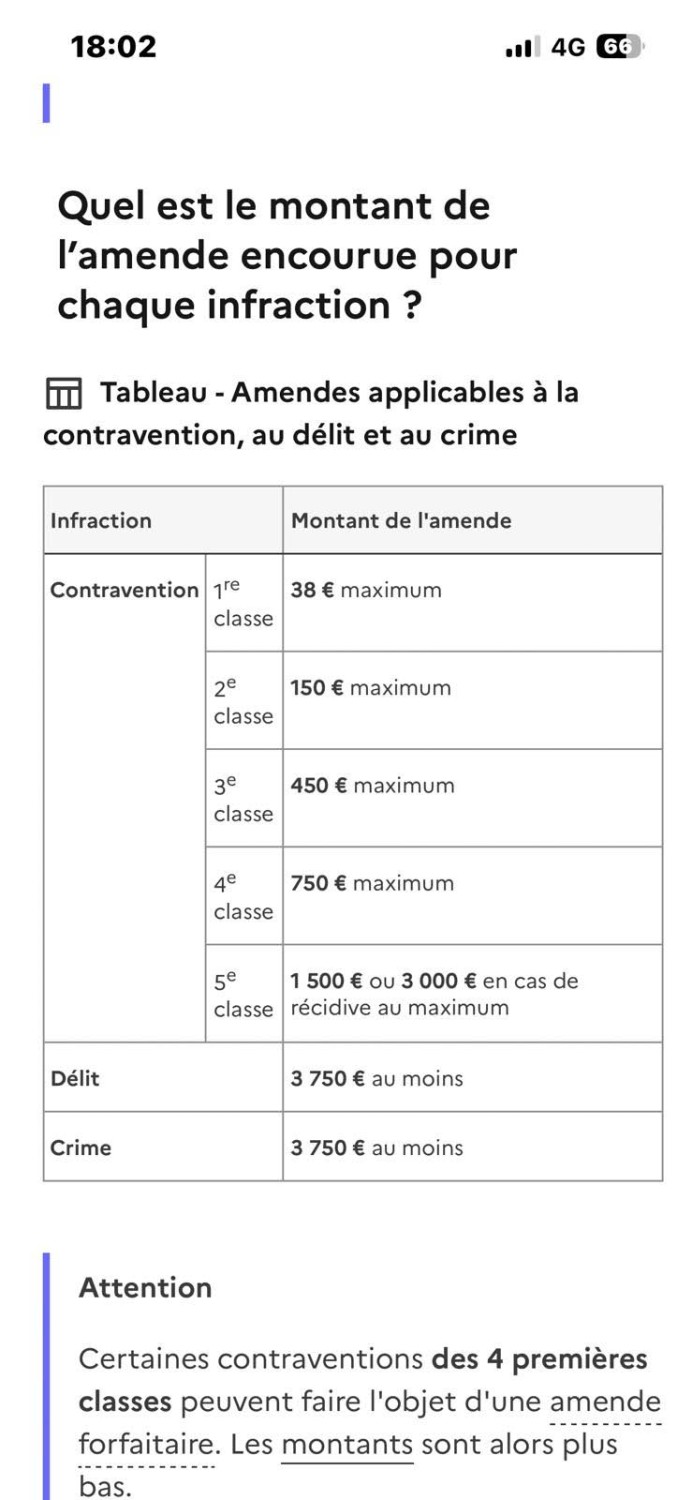
Et si cet objectif n’est pas atteint ? Une sanction financière pouvant atteindre 15700€, pourra être appliquée. Oui oui, vous avez bien entendu : après avoir crée le délit de "non remplissage du DMP" (pouvant aller jusqu'à 10000€/an, soit 3 fois plus que les amendes associées aux crimes) cette fois c'est le délit de "trop d'arrêt de travail" qu'ils viennent de pondre.
La nouveauté du texte, c'est qu'avant la MSO était une “proposition” (potentiellement facultative donc) et devient une “demande” : autrement dit, le directeur de la CPAM peut imposer une MSO à un médecin ciblé. La mesure devient automatique, coercitive, et prescriptive.
Une “mise sous objectif automatique” c’est la fin de la liberté de soigner selon les impératifs dictés par la situation du patient, on va soigner en fonction des stats de la CPAM ...
Jusqu’ici, la médecine reposait sur un principe simple : le médecin est responsable de ses actes à lui, et pas de ceux de ses confrères. Du coup, un médecin "normalement constitué" est sensé en avoir a peu près rien à faire de la moyenne des durées de travail de ses confrères : il est sensé juger en fonction de la situation de son patient.
Avec la MSO, ce principe est pulvérisé. On entre dans une logique inédite : le médecin ne sera plus seulement évalué sur le caractère médicalement justifié de ses arrêts, mais sur sa conformité aux moyennes régionales / nationales.
Autrement dit, même si un médecin prescrit des arrêts parfaitement justifiés, s'ils prescrit plus que les autres, c’est suspect, c’est déviant et donc c’est sanctionnable.
C’est la naissance d’un nouveau concept juridique : la responsabilité statistique. Le médecin devient responsable non plus de son jugement, mais de son écart à la norme.
Sauf que ... la MSO viole le Code de déontologie médicale
L’article 5 du Code de déontologie, intégré au Code de la santé publique (article R.4127-5), est sans ambiguïté :
« Le médecin ne peut aliéner son indépendance professionnelle sous quelque forme que ce soit. »
Ce texte n’est pas une recommandation morale : c’est la colonne vertébrale de la déontologie médicale. Il protège le médecin (et donc le patient) contre toute pression extérieure qui viendrait fausser le jugement clinique.
Or la MSO, par construction, est une limitation à l’indépendance médicale. Le médecin ne prescrit plus selon l’état du patient, mais selon la moyenne imposée par un algorithme administratif. Il n’agit plus selon la science et la conscience, mais selon un objectif chiffré dicté par Bercy. C’est une subordination directe à une autorité non médicale.
Ce que l’article 5 interdit “quelle qu’en soit l’origine”, l’État l’impose aujourd’hui par voie législative. En pratique :
- Le médecin est contraint de réduire ses prescriptions, même si le besoin clinique justifie l’inverse.
- Il est sanctionné s’il privilégie la santé de son patient plutôt que la conformité statistique.
- Il est inféodé à une logique budgétaire, là où son serment lui impose de n’obéir qu’à l’intérêt du malade.
C’est une rupture déontologique majeure.
Même le Conseil national de l’Ordre des médecins avait averti en 2019 dans des cas similaires (MSAP, “mises sous accord préalable”) :
“Ces dispositifs ne doivent en aucun cas conduire à une remise en cause de la liberté de prescription et de la responsabilité du médecin.”
Cette fois, nous y sommes. L’indépendance médicale n’est plus garantie.
Ce que ça implique pour les patients : une médecine de la suspicion
Le gouvernement répète qu’il veut “lutter contre les abus d’arrêts maladie”. Mais à force de traquer les abus, on va finir par dissuader le soin.
Ce dispositif aura des effets directs sur les patients. Car un médecin mis sous objectif ne pourra plus prescrire librement sans craindre des représailles financières ou disciplinaires.
Si on risque de payer 15000€/an en cas de non respect de leurs "objectifs", les médecins (même les plus courageux) vont tout simplement modifier profondément leurs pratiques avec 3 conséquences :
- Des arrêts plus courts que nécessaire, même chez des patients légitimement malades.
- Des refus d’arrêts par peur d’être “dans le viseur”.
- Des patients culpabilisés : “je ne veux pas que mon médecin ait des ennuis à cause de moi.”
En apparence, cela fera baisser le nombre d’arrêts maladie. La sécu va faire des économies (de bout de chandelle) à court terme. Mais en réalité, cela augmentera le nombre de rechutes, d’épuisements, de complications. C’est une bombe à retardement sanitaire : moins de repos aujourd’hui, plus de pathologies chroniques demain, et donc ... plus de dépenses.
Et tout cela au nom d’un indicateur Excel.
Ce que ça implique pour les médecins : la fin de la confiance
Pour les praticiens, la MSO est une rupture anthropologique. C’est la première fois que l’État s’arroge le droit de juger la médecine par la moyenne, sans contrôle collégial, sans analyse de contexte, sans garantie de contradictoire.
Les critères de ciblage sont purement statistiques :
“Médecins dont le taux de prescriptions d’indemnités journalières est au moins deux fois supérieur à celui de leurs confrères comparables.” (Caisse nationale d’assurance maladie, circulaire 2025)
Mais qui décide de ce qu’est un confrère “comparable” ? Un généraliste rural qui suit des agriculteurs en burn-out chronique a-t-il la même patientèle qu’un médecin d’entreprise à Neuilly ? Un psychiatre qui prend en charge des dépressions sévères doit-il être aligné sur la moyenne d’une spécialité où la moitié des collègues ne prennent plus de nouveaux patients ?
Cette standardisation tue la nuance, et avec elle, la médecine individualisée.
Et si le médecin refuse la MSO ? Il pourra être placé en mise sous accord préalable (MSAP) : chaque arrêt de travail devra être validé par la CPAM avant d’être délivré. Autrement dit : le médecin ne prescrit plus, il demande la permission de prescrire.
Sous couvert de “rationalisation”, le pouvoir installe un mécanisme d’infantilisation généralisée des soignants. Le tout au nom d’un dogme : si le système dysfonctionne, c’est parce que les médecins coûtent trop cher. Jamais parce qu’ils sont trop peu nombreux, trop pressurisés, trop découragés.
Les mêmes causes entrainent les mêmes conséquences : il y a 40 ans des débiles avaient considérés que les médecins coutaient trop cher et donc qu'il fallait en limiter le nombre, ils avaient alors imposé un numérus clausus, on en paye les conséquences dramatiques (déserts médicaux, postes vacants dans les hôpitaux) et les mêmes aujourd'hui recommencent ??
La MSO va aggraver le mal qu’elle prétend combattre, elle va instiller une peur diffuse dans le corps médical : celle de ne plus être jugé sur sa conscience, mais sur ses chiffres.
En résumé
La MSO automatique n’est pas une simple mesure technique : c’est un basculement culturel et éthique. Elle substitue à la responsabilité médicale individuelle une responsabilité statistique collective, où le soignant n’est plus qu’un opérateur de ratios. Elle introduit dans la relation de soin une logique de soupçon permanent. Et elle achève de transformer la médecine française en un système où la liberté de soigner devient un risque professionnel.
Alors oui, ce qui vient de se passer est grave.
Les médecins sont en train d’être reprogrammés pour devenir des agents comptables de la norme, pendant que les malades paieront le prix du silence. Ce qui se joue ici n’est pas une simple réforme de gestion : c’est la déconstruction du pacte moral entre l’État, les soignants et les citoyens.